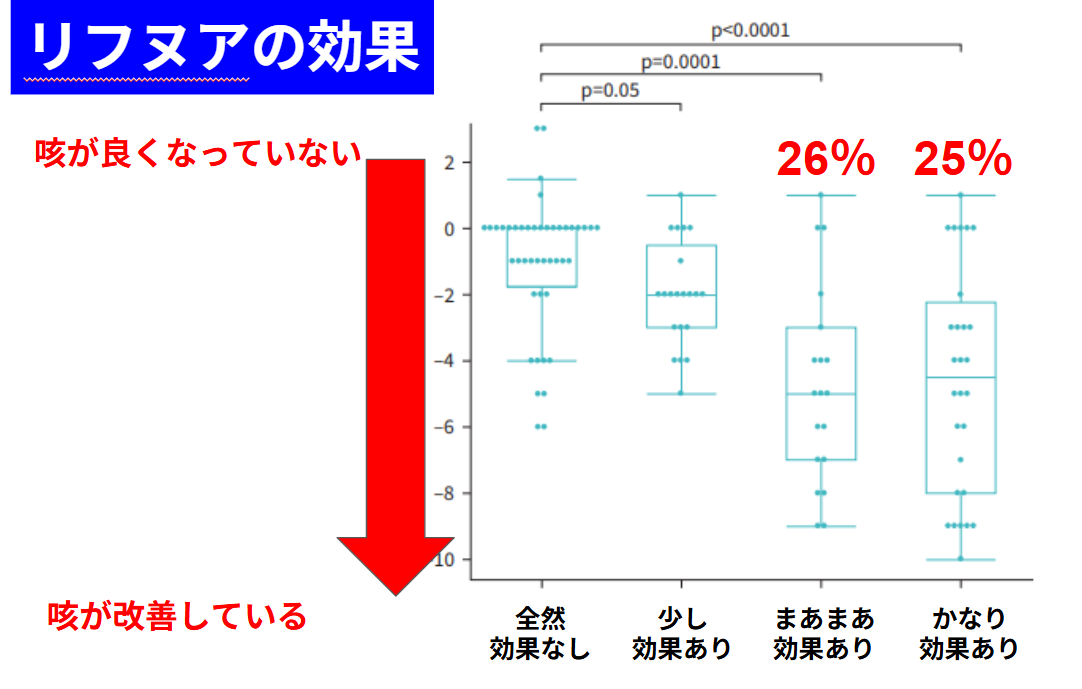
咳喘息のときに使う「吸入器」ってどんなものがある?種類・役割・使い分けを解説
咳が長引いて、風邪は治ったはずなのに「夜や明け方に咳が出る」「運動や冷気で咳が出る」「ゼーゼーはしないのに咳だけ続く」——こうした状態で疑われるのが咳喘息(咳だけが主症状の喘息)です。咳喘息は気道の炎症が関わるため、治療の中心は吸入薬(吸入器)になります。早めに適切な治療を始めることで、症状の改善だけでなく、将来的に典型的な喘息(喘鳴・息苦しさが出るタイプ)へ進むリスクを下げる可能性も示されています。
この記事では、咳喘息で使われる吸入器を「何のために」「どんな種類があるか」「注意点は何か」を、わかりやすく解説します。
咳喘息の吸入治療は「炎症を抑える薬」が主役
咳喘息の咳は、気道が敏感になって起こりやすく、背景に気道の炎症があることが多いです。そこで中心になるのが、次の2系統です。
- ① 炎症を抑える吸入薬:吸入ステロイド(ICS)
- ② 気道を広げる吸入薬:気管支拡張薬(β2刺激薬や抗コリン薬)
そして、状態に応じて「単剤」か「合剤(組み合わせ)」が選ばれます。
咳喘息で使う吸入器(吸入薬)の主な種類
1)吸入ステロイド:「咳の元=炎症」を抑える基本薬
咳喘息治療の中心です。気道の炎症を抑え、咳が出にくい状態へ整えます。早期に吸入ステロイドを導入することが、のちに喘鳴(ゼーゼー)が出るタイプへ移行するリスクを抑える可能性も報告されています。
患者さんが知っておくポイント
- ・効果は「その場でスッと止まる」というより、数日〜数週間でじわじわ効いてくることが多い
- ・症状が良くなっても、自己判断で中止せず医師の指示で調整する
- ・使った後はうがい(または飲水)が基本、吸入薬による副作用を防ぎます。(主な副作用は、口の中のカビ=口腔カンジダ、声がれなどがあります)
代表的な薬は……
例)アニュイティ、パルミコート、フルタイド、キュバール、オルベスコ

2)吸入ステロイド+気管支拡張薬(β2刺激薬・抗コリン薬):「炎症+気道の広がり」を両方カバー
咳が強い/続く/夜間がつらい、などの場合に選ばれることがあります。
「炎症を抑える(吸入ステロイド)」+「気道を広げる(気管支拡張薬)」を1本で行うタイプです。
補足(最近の考え方)
喘息治療全体では、気管支拡張薬だけに頼る治療は推奨されにくくなり、吸入ステロイドを含む治療が重視されています。
代表的な薬は
① 吸入ステロイド+β2刺激薬配合剤(2種類の配合剤)
例)レルベア、シムビコート(ブデホル)、フルティフォーム、アテキュラ、アドエア

② 吸入ステロイド+β2刺激薬+抗コリン薬配合剤(3種類の配合剤)
例)テリルジー、エナジア

3)短時間作用型β2刺激薬:「苦しいときの即効性」だが、咳喘息では主役ではない
いわゆる「発作止め」で、吸うと比較的すぐ気道が広がります。
ただし、喘息治療では短時間作用型β2刺激薬単独での使用は避けた方がよく、吸入ステロイドを含む治療が基本です。
イメージとしては……
- ・短時間作用型β2刺激薬:その場の息の通りを助ける(即効性)
- ・吸入ステロイド:咳が出る土台(炎症)を整える(根本寄り)
代表的な薬は……
例)メプチン、サルタノール
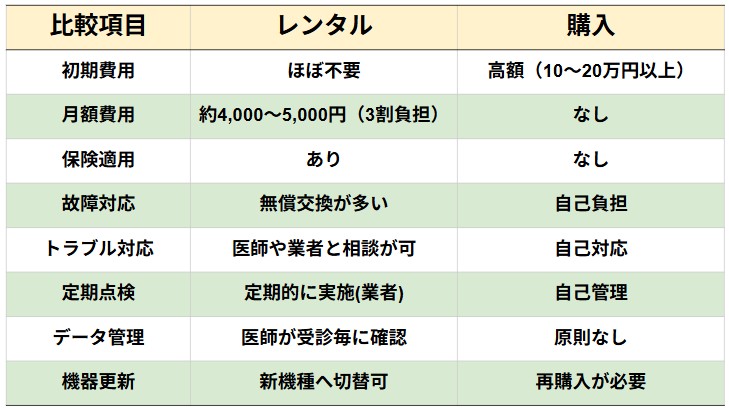
「吸入器の形」もいくつかある(薬の種類とは別の話)
同じ“吸入薬”でも、器具の方式が異なります。代表は次の2つです。
下記以外にもネブライザーの吸入器は、小さなお子様などの吸入がうまくできない方に使用することもあります。
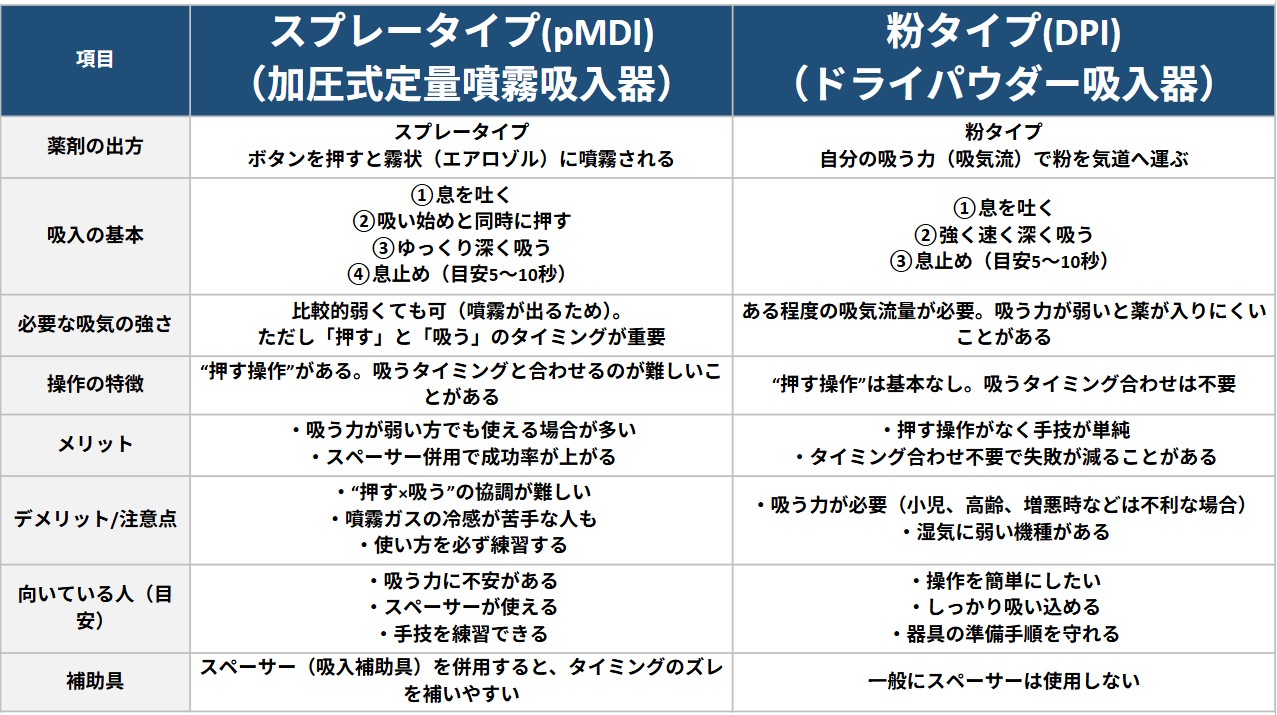

- ① pMDI(加圧式定量噴霧吸入器):押すと霧が出るタイプ
- コツ:吸うタイミングを合わせるのが大事
- 合わない場合はスペーサー(補助具)を使うと安定しやすい
- コツ:吸うタイミングを合わせるのが大事
- ② DPI(ドライパウダー吸入器):粉を「自分の吸う力」で吸い込むタイプ
- コツ:しっかり速めに吸う必要がある(弱いと薬が入りにくい)
- コツ:しっかり速めに吸う必要がある(弱いと薬が入りにくい)
どれが良いかは、年齢・吸う力・操作の得意不得意・生活スタイルで変わります。合わない器具だと、薬が入らず「効かない」と感じやすいので、吸い方の確認がとても重要です。
当院では、咳喘息の患者様の年齢や状態に併せて適切な吸入薬を処方しています。
また、吸入器は薬の種類だけでなく「正しい吸い方」が効果を左右しますので、吸入器を処方した全員の方に院内で看護師が吸入指導を行っています。初回はもちろん、治療の途中でも吸入手技を確認し、無理なく続けられる形を一緒に整えていきます。

よくある質問(FAQ)
Q1. 咳があるときだけ吸えばいい?
咳喘息では、基本となるICSは「炎症を整える薬」なので、毎日継続が必要なことが多いです(症状が落ち着いたら医師が減量や中止を判断します)。
Q2. どれくらいで良くなる?
個人差がありますが、数日〜数週間で改善していくことが多いです。長引く場合は、診断の見直し(逆流、後鼻漏、感染後咳嗽など)や、治療強化が必要なことがあります。
Q3. 吸入ステロイドは怖くない?
吸入ステロイドは、飲み薬のステロイドと比べて全身への影響が小さく、喘息治療の基本薬として広く使われています。主な注意点は声がれ・口腔カンジダなどで、吸入後のうがいが予防に役立ちます。
当院からのメッセージ
咳喘息は“咳だけ”が続く喘息の一種で、気道の炎症が関係していることが多く、適切な治療を行うことで改善が期待できます。
当院では、咳喘息の患者様の年齢や状態に併せて適切な吸入薬を処方しています。
また、吸入器は薬の種類だけでなく「正しい吸い方」が効果を左右しますので、吸入器を処方した全員の方に院内で看護師が吸入指導を行っています。初回はもちろん、治療の途中でも吸入手技を確認し、無理なく続けられる形を一緒に整えていきます。
「咳が3週間以上続く」「夜眠れない」「市販薬で改善しない」「季節や環境で悪化する」などでお困りの方は、お早めにご相談ください。咳の原因を見極め、日常生活が楽になるようサポートいたします。
咳喘息の詳しい記事はこちら
咳喘息のほかの記事はこちら(毎年同じ時期に咳が出る人は咳喘息かもしれません)
記事作成

名古屋おもて内科・呼吸器内科クリニック
呼吸器内科専門医・医学博士 表紀仁
引用文献
- Matsumoto H, Niimi A, Takemura M, et al. Prognosis of cough variant asthma: a retrospective analysis. J Asthma. 2006;43(2):131-135. doi:10.1080/02770900500498477.
- Matsuoka H, Niimi A, Matsumoto H, et al. Inflammatory subtypes in cough-variant asthma: association with maintenance doses of inhaled corticosteroids. Chest. 2010;138(6):1418-1425. doi:10.1378/chest.10-0132.
- Matsumoto H, Niimi A, Takemura M, et al. Features of cough variant asthma and classic asthma during methacholine-induced bronchoconstriction: a cross-sectional study. Cough. 2009;5:3. doi:10.1186/1745-9974-5-3.
- Miwa N, et al. An Open-Label, Multi-Institutional, Randomized Study to Evaluate the Additive Effect of a Leukotriene Receptor Antagonist on Cough Score in Patients with Cough-Variant Asthma Being Treated with Inhaled Corticosteroids. Kobe J Med Sci. 2018.
- Krings JG, Beasley R. The Role of ICS-Containing Rescue Therapy Versus SABA Alone in Asthma Management Today. J Allergy Clin Immunol Pract. 2024;12(4):870-879. doi:10.1016/j.jaip.2024.01.011.















 「季節の変わり目になると咳が増える」「朝晩の冷え込みで咳き込みやすい」「暖房の部屋から外に出た瞬間にむせる」——こうした“寒暖差のタイミングで出る咳”で、困っている患者さんたくさんいらっしゃいます。
「季節の変わり目になると咳が増える」「朝晩の冷え込みで咳き込みやすい」「暖房の部屋から外に出た瞬間にむせる」——こうした“寒暖差のタイミングで出る咳”で、困っている患者さんたくさんいらっしゃいます。











 ただし、減量後も
ただし、減量後も