いびきについて完全解説、睡眠時無呼吸との違いは?
「いびきがうるさいと言われた」「最近いびきが大きくなった」——そんな悩みは珍しくありません。いびきには、健康への影響が小さい単純性いびき(原発性いびき)もあれば、呼吸が止まる睡眠時無呼吸症候群が隠れていることもあります。大切なのは、まず“どちらに当てはまるか”を見極め、そのうえで原因に合った対策を選ぶことです。この記事では、単純性いびきの特徴、セルフチェックのポイント、治療・対処法をわかりやすく解説します。

1) 単純性いびきとは何か
いびきは、睡眠中に上気道(鼻〜のど)が狭くなり、空気が乱流になって粘膜が振動して生じる音です。単純性いびきは、いびきはあるが、睡眠時無呼吸(反復する無呼吸/低呼吸、酸素低下、過度の覚醒反応)がない状態を指します。
単純性いびきは、睡眠時無呼吸とは異なり寿命が短くなったり病気などのリスクとはなりません。その一方、本人やパートナーの睡眠障害、関係性、日中の生活に大きく影響するため、お悩みの方も多いです。
いびきで本人・パートナーの日常生活に影響が出ている場合、マウスピースの作成をお勧めしています。
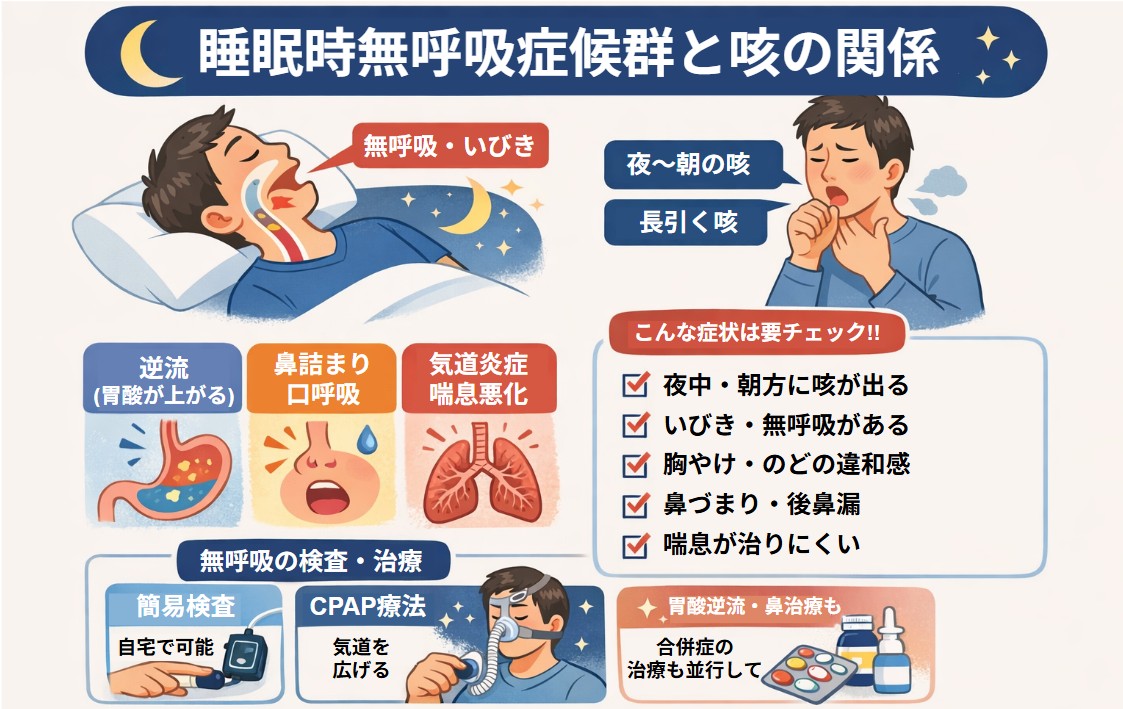
「単純性いびきと思っていたら睡眠時無呼吸だった」を疑うサイン
次がある場合は、単純性いびきより睡眠時無呼吸を優先して検査します(睡眠検査の適応になりやすい):
- ① 就寝中に呼吸が止まる/窒息感で目覚める(同居者の目撃含む)
- ② 日中の強い眠気、居眠り運転リスク、集中力低下
- ③ 起床時頭痛、夜間頻尿、睡眠の質が悪い
- ④ 高血圧、肥満、首回りが太い、2型糖尿病など併存
2) 単純性いびきの診断(やることは「睡眠時無呼吸の除外」+「狭窄部位と誘因の特定」)
A. 問診(本人+同居者情報が強い)
- ・いびき頻度(週何回)、音量、仰向けで悪化するか、飲酒後に悪化するか
- ・無呼吸の目撃、寝汗、窒息感、夜間覚醒
- ・日中の眠気、朝の頭痛、集中力、仕事・運転への影響
- ・体重増加、薬(睡眠薬・抗不安薬)、鼻炎症状
※スマホ録音やいびきアプリは“目安”にはなりますが、睡眠時無呼吸の確定/除外は睡眠検査が基本です。
B. 診察(耳鼻科・睡眠外来でよく見る所)
-
- BMI(肥満度)、頸囲、血圧

- BMI(肥満度)、頸囲、血圧
- 鼻(鼻中隔弯曲、下鼻甲介肥大、アレルギー性鼻炎)
- 口腔・咽頭(扁桃、口蓋垂、軟口蓋、舌の大きさ)
- 顎の後退、小顎、歯列
C. 検査(必要に応じて)
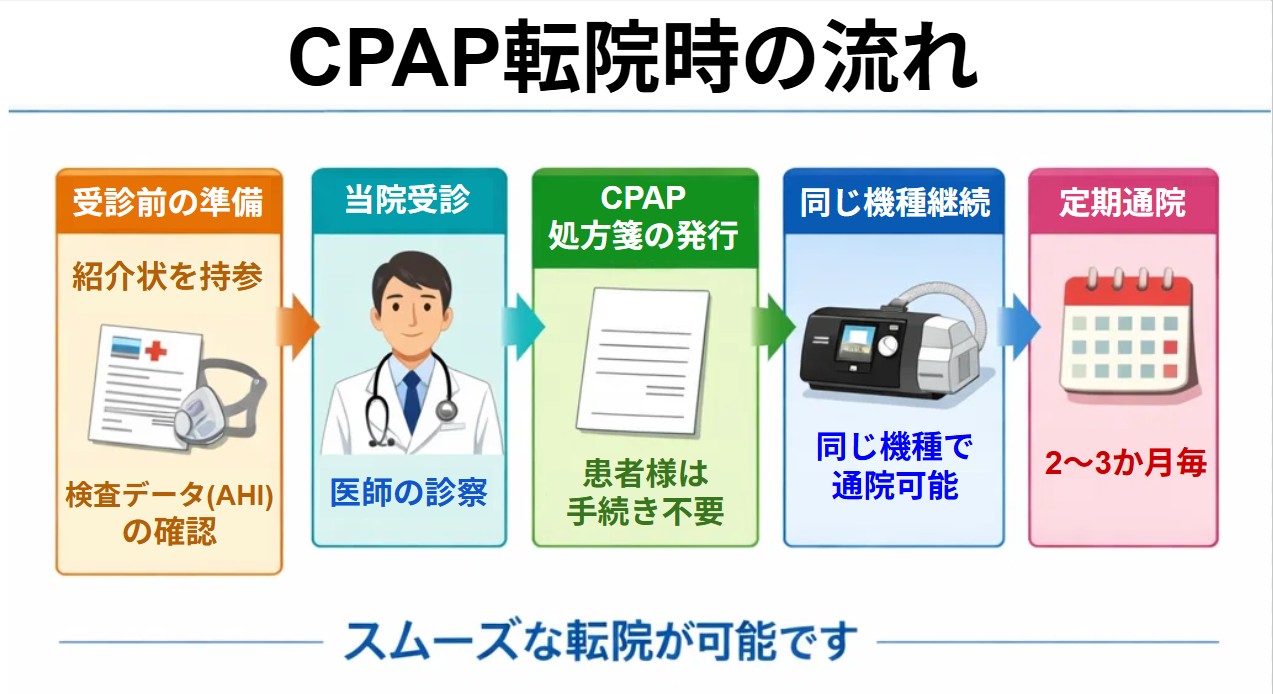
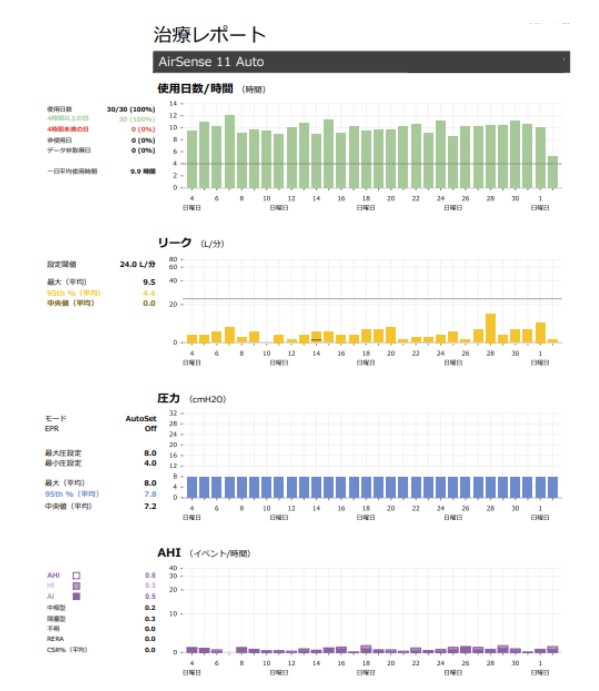
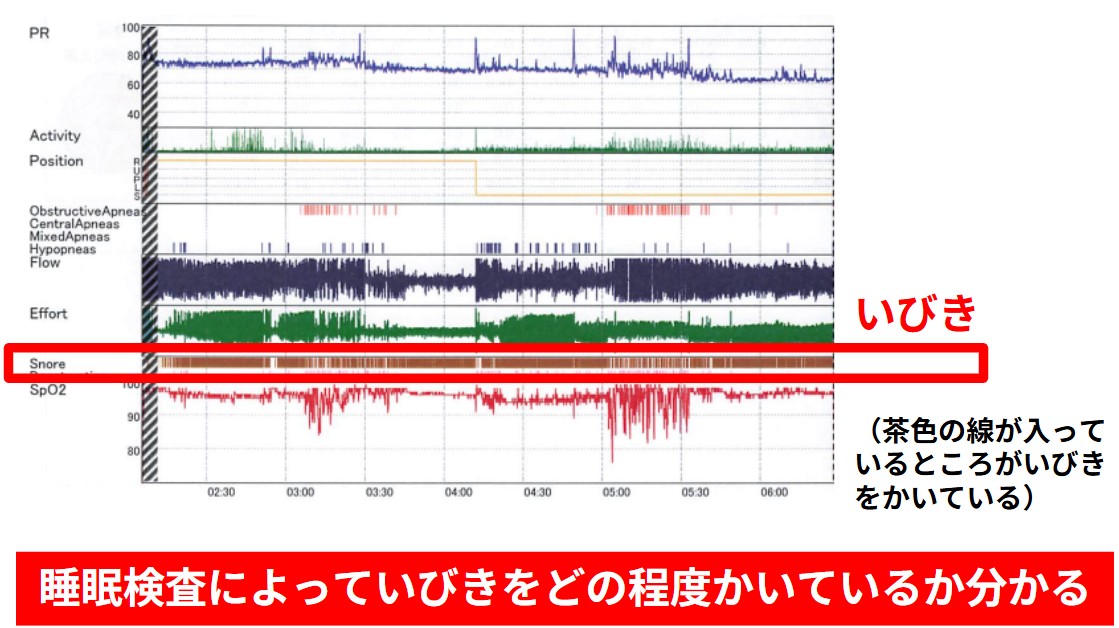
- 睡眠検査(ポリソムノグラフィー検査または簡易睡眠検査):睡眠時無呼吸の除外や診断のために行います。単純性いびきと決め打ちせず、疑わしい場合は検査が安全です。当院では簡易睡眠検査(アプノモニター)とポリソムノグラフィー検査を自宅にて行っております。
- 鼻閉が強い場合:鼻腔通気度、内視鏡などを検討します。
- 体位依存(仰向けで悪化)評価:生活情報+睡眠検査データで判断します。
3) 治療・対処
単純性いびきは生命予後の高リスク疾患ではない一方、本人/同床者の睡眠障害、関係性、日中機能に大きく影響します。治療は次の優先度が一般的です。
① 生活習慣・誘因の是正(まず全員に)
(1) 就寝前の飲酒を避ける
アルコールは上気道筋を弛緩させ、いびきや睡眠時無呼吸を悪化させ得ます。過去の県k集データからも、アルコール摂取がいびき・AHI(無呼吸・低呼吸指数)・最低SpO₂(酸素飽和度)悪化と関連することが示されています。
(2) 体重管理(特に体重増加後に悪化した人)
いびき・睡眠時無呼吸は体重と強く連動します。睡眠時無呼吸での研究では減量するとがAHI(無呼吸・低呼吸指数)を改善することが示されており、単純性いびきでも「体重増加で悪化」タイプは減量の合理性が高いです。
(3) 睡眠薬・鎮静薬の見直し(処方医と相談)
鎮静により上気道がさらに潰れやすくなることがあります。
(4) 鼻づまり対策(後述の局所治療とセット)
鼻呼吸が保てると、口呼吸由来の振動が減る人がいます。
② 体位療法(“仰向けで悪化”が明確なら有力)
- ・仰向けで舌根が落ちるタイプでは、横向き寝で改善しやすいです。
- ・枕調整などを行います。
近年の研究では、単純性いびきに対してマウスピ-スと体位を組み合わせた治療法がより有効な可能性が示されています。
③ 鼻の治療(鼻炎・鼻閉がある人に“効く可能性が高い”)
アレルギー性鼻炎/慢性鼻炎がある場合:点鼻ステロイド
いびき患者を対象にした研究で、点鼻ステロイド薬が鼻呼吸割合を増やし、いびき頻度を“控えめに”減らしたことが報告されています。
※鼻腔拡張テープ等は個人差が大きく、鼻閉が主因の人には試す価値がありますが、万能ではありません。
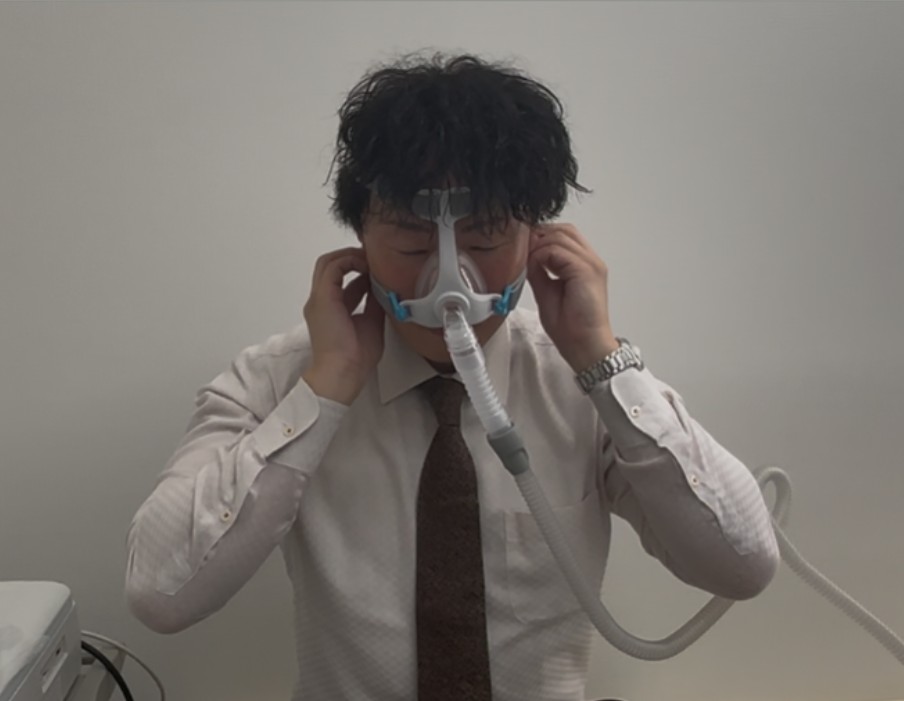
④ 口腔内装置(マウスピース)
マウスピース(下顎前方移動装置)は、下あごを前に出して舌根沈下を抑え、気道を広げます。
- ・睡眠時無呼吸のない単純性いびきに対して、マウスピースを無治療より推奨しています。
- ・近年の研究で、マウスピースは体位などの治療より効果が高い可能性が示されました(いずれもいびきを低減)。
注意点(副作用・適合)
- 顎関節痛、歯の痛み、唾液、噛み合わせ変化などがあり得るため、歯科での調整・フォローが重要です。
⑤ 口腔咽頭の筋トレ
口・舌・軟口蓋の筋機能を上げ、気道の“たわみ”を減らす狙いです。過去の研究でも、3か月の口腔咽頭エクササイズにより、いびきが有意に低下した報告があります。一方で、対象(肥満の程度、睡眠時無呼吸の合併、解剖学的特徴)により効果が揺れやすい報告もあり、「効く人を選ぶ」が重要となってきます。
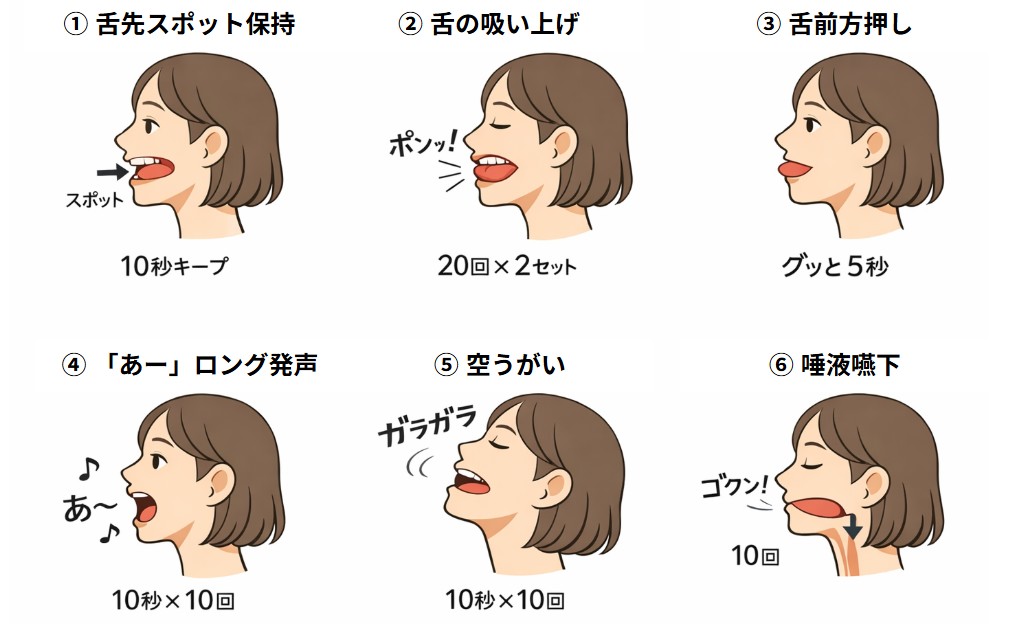
<効果が出やすい人・出にくい人>
出やすい傾向
- ・口呼吸・口が開きやすい(起床時の口の渇き)
- ・舌が低位(普段、舌先が下の歯の裏に付いている)
- ・仰向けでいびきが増える
- ・鼻の通りは比較的保てている(※鼻閉が強いと口呼吸が固定されやすい)
出にくい/先に別対応が要ることが多い
- ・強い鼻詰まりがある(まず鼻炎治療が優先)
- ・顎の後退が強い・歯列/咬合問題が大きい
- ・すでに中等度以上の睡眠時無呼吸疑い(無呼吸や強い眠気がある)→睡眠検査優先
⑥ 手術
「ここが強く狭い」という部位が明確で、上述のような治療でも不十分な場合に検討されます。
鼻中隔弯曲など鼻手術は、睡眠時無呼吸では鼻づまりなどの症状改善が中心で、無呼吸の改善は乏しいと報告されています。また単純性いびきでも「鼻づまりが主因」の場合に適応となりやすいです。
重要:手術は不可逆で、効果の個人差も大きいので、原因評価(鼻・咽頭・顎・体位)→適応があれば手術の順が安全です。
⑦ レーザー治療
いびきに対する「レーザー治療」は、大きく2つに分かれます。効果やリスクがかなり違うので、ここを分けて理解するのが重要です。
- A:切る/焼く系(アブレーティブ:焼灼)
代表:LAUP(laser-assisted uvulopalatoplasty:レーザー口蓋垂軟口蓋形成術)=軟口蓋や口蓋垂をレーザーで切開・蒸散して短縮/瘢痕化させる
- B:引き締め系(非切開・非アブレーティブ:非焼灼)
代表:Er:YAG “NightLase” など=粘膜表層を強く傷つけずに熱作用で組織をタイトニング(コラーゲン変性/再構築を狙う)
以下、それぞれの効果(どれくらい効くか)/エビデンスの強さ/限界/安全性を、科学的根拠ベースで整理します。

A:LAUP(切るレーザー)の特徴と効果
1) いびきへの効果
- 過去の研究では、「1回で行うLAUP」は期待されたほどの効果が示せなかった、という結論の報告があります。
- 別の研究では、主観的には改善した人が一定数(約半数)いる一方で、日中の眠気は改善しにくく、副作用は「よく起きた」と報告されています。
つまり、LAUPは「効く人もいる」が、「効果の再現性・大きさが安定しない」、というのが全体像です。
また原則としていびきの症状だけでは、LAUPによる治療は保険適用にはなりません。
2) 睡眠時無呼吸への効果・安全性
- 米国睡眠医学会では、LAUPは睡眠時無呼吸の治療として推奨されないとされています。
- さらに、LAUPの睡眠時無呼吸に対する研究では、平均的には無呼吸指数が下がる傾向があっても、個人データではAHI悪化が見られるなど、結果が好ましくない点が強調され、「慎重に(あるいは避けるべき)」という論調です。
- 睡眠時無呼吸がある場合は、LAUPが保険適応となる場合があります。
3) まとめ(LAUPの位置づけ)
- 単純性いびきに限っても、“必ず効く治療”ではない
- 不可逆(組織を切る/焼く)で、痛み・嚥下違和感・声の変化などのリスクが問題になりやすい
- 現代では「まずは可逆的な治療(体位、鼻治療、MAD、筋トレなど)」を優先し、手術は適応をかなり厳密にする流れが一般的です。
B:非切開・非アブレーティブの特徴と効果
Er:YAG “NightLase” など
1) いびきへの効果(短期〜中期)
- 過去の研究では、非アブレーティブEr:YAGでいびきの主観評価が改善する一方、無呼吸指数などの指標は変わらないことが多い、とまとめられています。
- Er:YAG(NightLase)はいびき関連スコアを改善したと報告されています。
要するに、「いびき音や同床者の困り感など“いびきそのもの”の改善」には一定の根拠が出てきていますが、主に軽症〜単純性いびき向けの話です。
2) 持続性(どれくらいもつ?)
- 追跡研究(例:2年フォロー)もありますが、長期効果の確実性はまだ強いとは言いにくいのが現状です。
臨床的には「効いたとしても、時間とともに戻るので追加照射(メンテナンス)が提案されることがある」領域ですが、メンテ周期の最適解はまだ分かっていないのが現状です。
3) 安全性
- 非アブレーティブEr:YAGは多くの報告で麻酔不要・痛み軽度・大きな有害事象が少ないとされます。 ただし、研究規模が大きくはないため、稀な合併症まで含めた確実な頻度推定は今後の課題です。
4) まとめ(非アブレーティブEr:YAGの位置づけ)
- 単純性いびきで、「切る手術は避けたい」「MADが合わない/歯科的に難しい」などの条件なら検討余地
- ただし、効果評価が主観指標中心になりやすく、長期の確実性はまだ発展途上
- 中等度以上睡眠時無呼吸が疑われる人の“代替治療”にはしない(まず睡眠検査と標準治療の検討が優先)
じゃあ、レーザーは「やる価値がある」のはどんな人?
次の条件に比較的フィットすると、レーザーの“期待値”が上がります(特に非アブレーティブ系):
- ① 睡眠検査で睡眠時無呼吸が否定されている
- ② いびきの主因が「軟口蓋の振動」寄り(耳鼻科内視鏡などで評価)
- ③ BMIが高すぎない(高度な肥満ではない)、鼻閉が重度ではない(口呼吸固定が強いと限界)
- ④ まずは可逆的治療(禁酒・体位・鼻治療・筋トレ)を試したが、十分でない
逆に、無呼吸の目撃・強い眠気・高血圧/肥満などがある場合は、レーザー検討より先に睡眠時無呼吸評価が優先です。
4) 受診の目安(単純性いびきでも受診して良い)
- ・同居者からの苦情が強く、生活に支障
- ・眠気・頭痛・集中力低下がある
- ・高血圧・肥満・糖代謝異常がある
- ・無呼吸が疑われる(最優先で評価)
5) 当院からのメッセージ
いびきは「疲れているだけ」と思われがちですが、鼻づまりや体重、寝姿勢などの影響で起こることもあれば、睡眠時無呼吸症候群が隠れていることもあります。
当院(名古屋おもて呼吸器・アレルギー内科クリニック金山駅前院)では、まず丁寧な問診と診察で原因を見極め、必要に応じて睡眠の検査を行い、生活改善・鼻の治療・体位の工夫・マウスピース治療など、無理のない方法から段階的にご提案します。必要に応じて、歯科へのマウスピースの作成紹介も行っております。
「家族に指摘されて気になる」「最近いびきが大きくなった」「日中眠い」など、どんな小さなお悩みでもご相談ください。あなたとご家族が、安心して眠れる毎日を一緒につくっていきます。
当院の睡眠時無呼吸の検査についてはこちら
当院の睡眠時無呼吸の治療に関してはこちら
いびきに関する別の記事はこちら「いびき=睡眠時無呼吸ではありません。放置で何が起きる?」
記事作成

名古屋おもて内科・呼吸器内科クリニック
呼吸器内科専門医・医学博士 表紀仁
引用文献
- ・Ramar K, Dort LC, Katz SG, et al. Clinical Practice Guideline for the Treatment of Obstructive Sleep Apnea and Snoring with Oral Appliance Therapy: An Update for 2015. J Clin Sleep Med. 2015;11(7):773-827. doi:10.5664/jcsm.4858. PMID:26094920.
- ・Ioerger P, Afshari A, Hentati F, et al. Mandibular Advancement vs Combined Airway and Positional Therapy for Snoring: A Randomized Clinical Trial. JAMA Otolaryngol Head Neck Surg. 2024;150(7):572-579. doi:10.1001/jamaoto.2024.1035. PMID:38780959.
- ・Ieto V, Kayamori F, Montes MI, et al. Effects of Oropharyngeal Exercises on Snoring: A Randomized Trial. Chest. 2015;148(3):683-691. doi:10.1378/chest.14-2953. PMID:25950418.
- ・Koutsourelakis I, Keliris A, Minaritzoglou A, Zakynthinos S. Nasal steroids in snorers can decrease snoring frequency: a randomized placebo-controlled crossover trial. J Sleep Res. 2015. doi:10.1111/jsr.12249. PMID:25306888.
- ・Burgos-Sanchez C, Jones NN, Avillion M, et al. Impact of Alcohol Consumption on Snoring and Sleep Apnea: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2020;163(6):1078-1086. doi:10.1177/0194599820931087. PMID:32513091.
- ・Stuck BA, Sauter A, Hörmann K, Verse T, Maurer JT. Radiofrequency surgery of the soft palate in the treatment of snoring. A placebo-controlled trial. Sleep. 2005;28(7):847-850. doi:10.1093/sleep/28.7.847. PMID:16124664.
Sateia MJ. International classification of sleep disorders-third edition: highlights and modifications. Chest. 2014. doi:10.1378/chest.14-0970. PMID:25367475.
- Foster GD, Borradaile KE, Sanders MH, et al. A Randomized Study on the Effect of Weight Loss on Obstructive Sleep Apnea Among Obese Patients With Type 2 Diabetes: The Sleep AHEAD Study. Arch Intern Med. 2009. (PMC参照)














 ただし、減量後も
ただし、減量後も